Dal blog https://www.scienzainrete.it/
di Chiara Sabelli 12/11/2020
Immagine tratta dall’articolo “An empirical explanation of color contrast”, pubblicato sui Proceedings of the National Academy of Sciences of the United States of America a novembre del 2000.
Fase. Rischio. Scenario. Queste tre parole scandiscono la risposta e la preparazione che le istituzioni hanno progettato per contrastare l’epidemia di SARS-CoV-2 in Italia da febbraio a oggi.
Le tre parole sono introdotte e dettagliate in tre documenti istituzionali, che costituiscono la base di questo approfondimento, il Decreto del Presidente del Consiglio dei Ministri del 26 aprile [1], il Decreto del Ministero della Salute del 30 aprile [2] e il documento “Prevenzione e risposta COVID-19” [3] pubblicato all’inizio di ottobre da Ministero della Salute e Istituto Superiore di Sanità (ISS) insieme a un’altra serie di centri di ricerca e associazioni del settore sanitario.
I tre documenti definiscono una serie di indicatori (numerici e non) grazie ai quali si elabora una sintesi del quadro epidemiologico a livello locale e nazionale e si stabilisce in che fase siamo, qual è il livello di rischio delle singole regioni e infine in quale scenario queste si trovino. Il colore, giallo, arancione o rosso, delle regioni viene stabilito sulla base del livello di rischio e dello scenario, in una maniera non del tutto lineare come vedremo.
Gli indicatori possono essere distinti in quattro categorie, ciascuna delle quali risponde a una domanda (nessuna pretesa che queste domande siano logicamente ben formulate, prendiamole come domande qualitative):
- siamo in grado di monitorare sufficientemente bene l’epidemia? A questa domanda si risponde considerato indicatori come la percentuale di nuovi casi accertati per cui conosciamo la data di inizio dei sintomi o quella del ricovero
- la trasmissione del virus è stabile? In questa categoria rientrano parametri come l’incidenza dei nuovi casi (quanti sono i nuovi casi accertati ogni 100 000 abitanti), l’indice di riproduzione netto Rt (quante persone in media vengono contagiate da una persona infetta), il numero dei nuovi focolai e il numero di casi accertati che non appartengono a catene di trasmissione note
- il sistema ospedaliero è sotto pressione? A questo gruppo appartengono le percentuali di occupazione da parte di pazienti con COVID-19 dei reparti ordinari e di terapia intensiva
- il sistema di tracciamento e diagnosi funziona? In quest’ultimo caso si guarda a parametri come la percentuale di tamponi positivi sul totale dei tamponi effettuati o il numero di persone impegnate nelle operazioni di tracciamento e di diagnostica
Per capire in che fase dell’epidemia ci troviamo si considera la prima domanda. Una capacità sufficiente di monitorare l’epidemia è condizione necessaria per uscire dalla (o non rientrare nella) fase 1, quella del lockdown di marzo e aprile.
Necessaria ma non sufficiente. Infatti per passare (o restare) nella fase 2, quella in cui si contiene la diffusione dell’infezione con misure più o meno restrittive ma localizzate sul territorio, è necessario fare due valutazioni: qual è il rischio associato a un’accelerazione dell’epidemia e se la situazione può essere gestita a livello locale.
Per valutare il rischio si considerano le seconde due domande dell’elenco riportato poco sopra. La prima di queste (la trasmissione è stabile?) serve a valutare la probabilità che ci sia un’accelerazione, mentre la seconda (gli ospedali sono sotto pressione?) misura l’impatto che questa avrebbe sul sistema sanitario. Sia la probabilità che l’impatto vengono classificati in quattro gradi (molto basso, basso, moderato e alto) e dal loro ‘prodotto’ si ottiene il livello di rischio (uno fra cinque valori: molto basso, basso, moderato, alto e molto alto). Questo livello di rischio viene arricchito considerando l’ultima delle domande (tracciamento e diagnosi funzionano?) e si ottiene così il livello di rischio complessivo. Non c’è una regola rigida su come, ad esempio, un livello di rischio moderato si possa trasformare in livello di rischio complessivo alto, ma studiando l’ultimo rapporto di monitoraggio settimanale realizzato dall’ISS [6], si capisce che ciascuno dei parametri relativi alla qualità dei sistemi di tracciamento e diagnosi suona delle allerte quando supera (o scende sotto) una certa soglia oppure quando è in aumento (o diminuzione). Dopo un certo numero di allerte può succedere che il rischio complessivo sia più alto del rischio calcolato sulla base di probabilità e impatto.
Al valore del rischio complessivo si aggiunge un’ultima valutazione qualitativa affidata alle autorità sanitarie regionali, si chiede cioè alle regioni se la trasmissione si può controllare con misure locali. Rischio complessivo e valutazione qualitativa della situazione a livello regionale stabiliscono se si resta in fase 2 o si torna in fase 1. Anche qui non è definita da nessuna parte una regola rigida a riguardo. Ad esempio non basta che una o due regioni sventolino bandiera bianca per tornare in lockdown. Nell’ultimo rapporto settimanale la Toscana, che ha un livello di rischio alto, ha dichiarato che la trasmissione non è più gestibile a livello locale. Questo non è certo stato sufficiente a tornare in fase 1, dunque è un quadro complessivo che deve essere considerato dalle istituzioni in base a questo sistema di ragionamento.
Per arrivare ai colori dobbiamo parlare di scenari. Lo scenario in cui si trova ciascuna regione viene stabilito quasi esclusivamente dal valore dell’indice di riproduzione netto del contagio, Rt, o meglio del suo intervallo di credibilità al 95%*. Se l’estremo destro di questo intervallo si mantiene quasi sempre sotto 1 siamo nello scenario 1, se si mantiene tra 1 e 1,25 siamo nello scenario 2, se è tra 1,25 e 1,5 siamo nello scenario 3, se sconfina sopra 1,5 siamo nello scenario 4. Il rapporto di monitoraggio relativo alla settimana dal 19 al 25 ottobre [4], sulla base del quale sono state stabilite le restrizioni in vigore dal 6 novembre scorso, identificava 11 regioni a rischio alto e 8 a rischio moderato. Delle 11 regioni a rischio alto solo quattro sono diventate regioni rosse perché erano nello scenario 4, due arancioni perché erano nello scenario 3 e cinque gialle perché erano nello scenario 2. Sembrerebbe dunque che tutto lo schema descritto per stabilire il livello di rischio sia inutile, basterebbe lo scenario. Non è così. Infatti, se una regione ha un rischio complessivo moderato ma si trova nello scenario 4, come nel caso della Campania nell’ultimo rapporto settimanale, resta una regione gialla.
La solidità di questo meccanismo è discussa proprio in questi giorni e proprio relativamente al caso della Campania. Gli ultimi dati settimanali riportano una situazione ancora sostenibile per le strutture ospedaliere, con il 23% di posti letto occupati in terapia intensiva e il 31% in area medica. Ma si tratta dei dati relativi alla settimana dal 26 ottobre al 1 novembre, pubblicati solo il 9 novembre dall’ISS. I dati di mercoledì segnalano un peggioramento, con 193 pazienti in terapia intensiva su un totale di 590 posti letto, una percentuale di occupazione del 33% circa. Ma il problema non è solo questo. Sempre mercoledì è infatti stata data notizia di una serie di ispezioni di tecnici del Ministero della Salute accompagnati dai carabinieri del NAS nei maggiori ospedali napoletani per accertare il livello di occupazione dei posti letto da parte di pazienti con COVID-19. Sembra infatti che il numero totale di posti letto dichiarati non sia corretto, perché considera i letti disponibili ma senza il personale e le attrezzature necessarie in reparti intensivi.
Dunque i problemi sono due: inaffidabilità dei dati e ritardo nel raccoglierli ed elaborarli. In questo senso il fatto che la classificazione per scenari sostituisca quella per livelli di rischio complessivo sembra essere una scelta sensata in questa fase dell’epidemia, che dovrebbe essere applicata in tutte le situazioni (sia nel caso di rischio alto che nel caso di rischio moderato). È di questo parere Antonio Russo, direttore dell’unità di epidemiologia della ATS di Milano: “il parametro Rt ha i suoi limiti, sia in termini di accuratezza della stima sia di capacità predittiva, ma ha il pregio di essere calcolato centralmente e questo garantisce una maggiore oggettività e uniformità delle valutazioni. Il suo valore però deve essere letto congiuntamente al numero di casi che la popolazione genera. Un Rt di 3 con pochi casi identificati che provengono da una piccola popolazione è meno preoccupante di un Rt di 1,2 in una popolazione ampia che genera molti casi e pertanto deve essere considerato come una misura che suggerisce se gli interventi di mitigazionestanno funzionando. Le decisioni sulle azioni successive devono invece essere guidate dall’analisi di dati, solidi e riproducibili, riguardo ricoveri, occupazione delle terapie intensive e mortalità specifica, che in questa epidemia seguono tempistiche differenti rispetto all’incremento dei casi.”
La necessità di rivedere il meccanismo che assegna i colori alle regioni è stata sollevata anche dai membri del comitato tecnico scientifico, come racconta questa inchiesta del Corriere della Sera. Nei verbali degli ultimi incontri, i tecnici sottolineano l’importanza di avere accesso a dati più freschi. Secondo quanto si legge in questo articolo di Repubblica, l’ISS ha spiegato che il ritardo nella pubblicazione dell’ultimo rapporto settimanale è anche dovuta a una generale difficoltà nella comunicazione di dati completi da parte delle regioni al governo centrale. Per correggere questo problema nell’ultimo rapporto sono stati inseriti degli outlook, ovvero delle stime sulla probabilità che il sistema ospedaliero vada in sofferenza entro i trenta giorni successivi. Insomma, una previsione sul futuro fatta nel passato per avere il polso del presente. Ma chiaramente si può fare meglio di così, completando il monitoraggio settimanale con dei dati più recenti, in particolare le percentuali di occupazione dei posti letto al giorno precedente. È questa la proposta fatta in una riunione del 9 novembre dalla cabina di regia (che coinvolge tecnici dell’ISS, del Ministero della Salute e rappresentanti delle regioni ed è responsabile del monitoraggio settimanale come stabilito dal decreto del ministero della salute del 30 aprile).
Nel frattempo altre regioni, come Emilia Romagna, Veneto e Friuli Venezia Giulia, hanno introdotto nuove misure, più restrittive rispetto a quelle previste dalla loro colorazione. Questo mostra come l’idea di affidare a un sistema di regole le azioni politiche non funzioni, oltre a non essere legittimo. Il meccanismo che abbiamo descritto è uno schema di ragionamento condiviso tra tutte le persone che sono chiamate a decidere, mettendo attorno allo stesso tavolo tecnici e i politici. Forse qualche politico potrebbe lasciar passare il messaggio che le decisioni sono obbligate dato il sistema di assegnazione dei colori, ma di fatto le decisioni sono dei politici considerata la sintesi del quadro epidemiologico fatta dai tecnici.
L’ultima riflessione riguarda la trasparenza. Una settimana fa l’associazione OnData ha lanciato la petizione “COVID-19: i dati su cui prende le decisioni il governo devono essere pubblici!” diffusa su Twitter con l’ashtag #Datibenecomune. La richiesta è quella di rendere disponibili, aperti, interoperabili e disaggregati, tutti i dati comunicati dalle regioni al Governo dall’inizio dell’epidemia per monitorare e classificare il rischio epidemico, compresi quelli relativi agli indicatori, che descriviamo in dettaglio più avanti. È notizia di ieri la firma dell’accordo tra Istituto Superiore di Sanità e Accademia dei Lincei per la condivisione dei diversi parametri e dei dati usati per calcolarli in una collaborazione che durerà un anno. Dunque, almeno per ora, l’ISS non si apre all’intera comunità accademia né al resto dei professionisti, come giornalisti e associazioni, che lavorano con i dati ormai da molto tempo. Un peccato se guardiamo all’esempio recente di collaborazione virtuosa tra il data team dell’Economist e il giornalista del Post Isaia Invernizzi che ha portato alla redazione di questo articolo e alla condivisione di questo campione di dati su GitHub grazie al quale l’Università di Bergamo ha realizzato una ricerca originale in cui si studia il rapporto tra eccesso di mortalità nella prima ondata e diffusione del contagio nella seconda ondata sul territorio lombardo.
#Datibenecomune è solo l’ultimo degli ultimi appelli alla trasparenza, uno strumento fondamentale nella gestione della pandemia in cui ci troviamo da mesi e che continuerà ancora a lungo. Ci sentiamo di aggiungere un altro appello: la trasparenza di cui abbiamo bisogno riguarda anche il metodo, oltre che (e forse prima) dei dati. La comprensione del meccanismo di classificazione delle regioni non è affatto semplice basandosi sui documenti divulgati dalle istituzioni e non è facilitata dallo stile di comunicazione dell’Istituto Superiore di Sanità o del Ministero della Salute. Il rischio è che i cittadini vengano lasciati fuori, incapaci di districarsi tra fasi, rischi, allerte, scenari e colori, e non per loro cattiva volontà, ma piuttosto per una tendenza al paternalismo che ha caratterizzato gran parte della comunicazione istituzionale durante la pandemia.
In ciò che segue dettagliamo meglio gli indicatori e gli schemi di ragionamento che governano il meccanismo di attribuzione di fase, rischio, scenario e colore, con esempi e riferimenti puntuali alle fonti.
Fase
Nel cosiddetto decreto aprile del Presidente del Consiglio [1], precisamente all’allegato 10, si identificavano 4 fasi:
- Fase 1: lockdown
- Fase 2: contenimento con misure meno incisive del lockdown e differenziate sul territorio. Si distinguono la Fase 2A – transizione iniziale, e la Fase 2B – transizione avanzata
- Fase 3: ripristino
- Fase 4: fine della pandemia
definendo le condizioni per cui il Paese si trova in ciascuna di queste e come si passa dall’una all’altra. Ecco qui lo schema riportato nell’allegato.
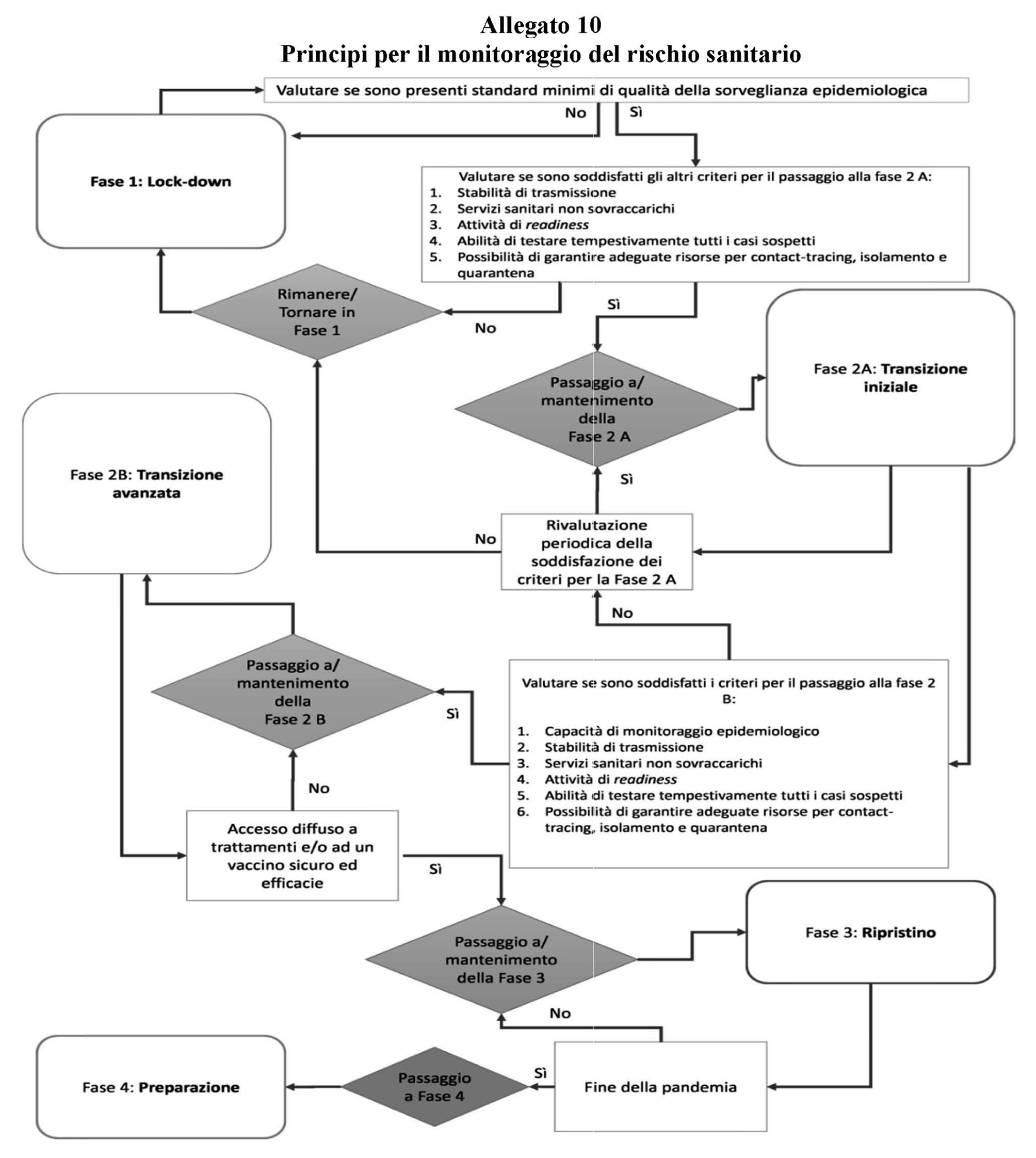
Allegato n.10 DPCP 26 aprile 2020. Fonte: Gazzetta Ufficiale.
Partiamo dalle cose semplici, ovvero le fasi 3 e 4 che sono purtroppo ancora molto lontane da noi. La fase 3 infatti si raggiunge quando si ha accesso a trattamenti o vaccini efficaci; la fase 4 invece quando queste strategie sono state attuate con successo e il contagio si considera sostanzialmente sotto controllo.
Concentriamoci poi sulla dinamica tra la fase 1 e la fase 2A, che viene dettagliata già nel decreto aprile del Presidente del Consiglio e chiarita nel documento “Prevenzione e risposta COVID-19” [3] pubblicato a inizio ottobre da Ministero e ISS. In particolare lo schema è contenuto nella figura 9 che riporto qui sotto.
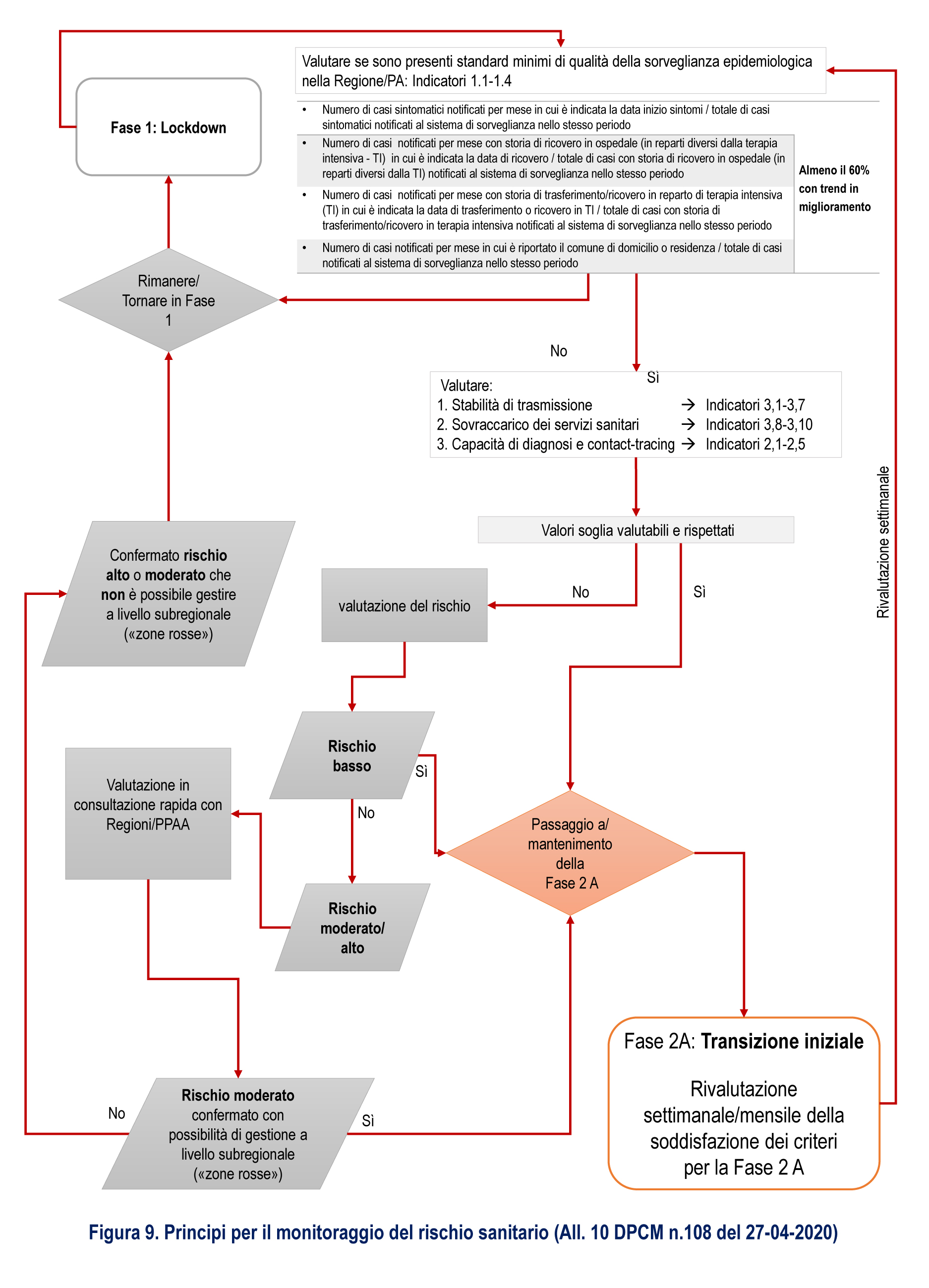
Figura 9 a pagina 56 del documento “Prevenzione e risposta COVID-19”. Fonte: Ministero della Salute.
Si capisce che c’è una condizione sufficiente per dover tornare (o rimanere, a seconda del punto in cui si è) nella fase 1 (il lockdown stile marzo/aprile), ovvero l’incapacità di monitorare bene il grado di diffusione del contagio. Questa incapacità viene misurata da una serie di indicatori, che sono una parte dei 21 di cui tanto si parla in questi giorni. Sono quattro, vengono calcolati a livello regionale e ci dicono quanto sappiamo sulla storia delle persone con infezione accertata in un certo mese:
- percentuale dei casi per cui si conosce la data di inizio dei sintomi
- percentuale dei casi ricoverati in reparti non intensivi per cui si conosce la data di inizio del ricovero
- percentuale dei casi ricovero in terapia intensiva per cui si conosce la data di ingresso in terapia intensiva
- percentuale dei casi per cui si conosce il comune di domicilio o residenza
(filologia dei decreti: questi sono gli indicatori chiamati 1.1, 1.2, 1.3 e 1.4 rispettivamente nel Decreto del Ministero della Salute del 30 aprile 2020 [2])
Per questi si definisce una soglia minima del 60% e si considera il trend settimanale. Per capire meglio si può guardare la tabella a pagina 4 del rapporto di monitoraggio settimanale [6], quello relativo alla settimana 26 ottobre – 1 novembre. Eccola qui. 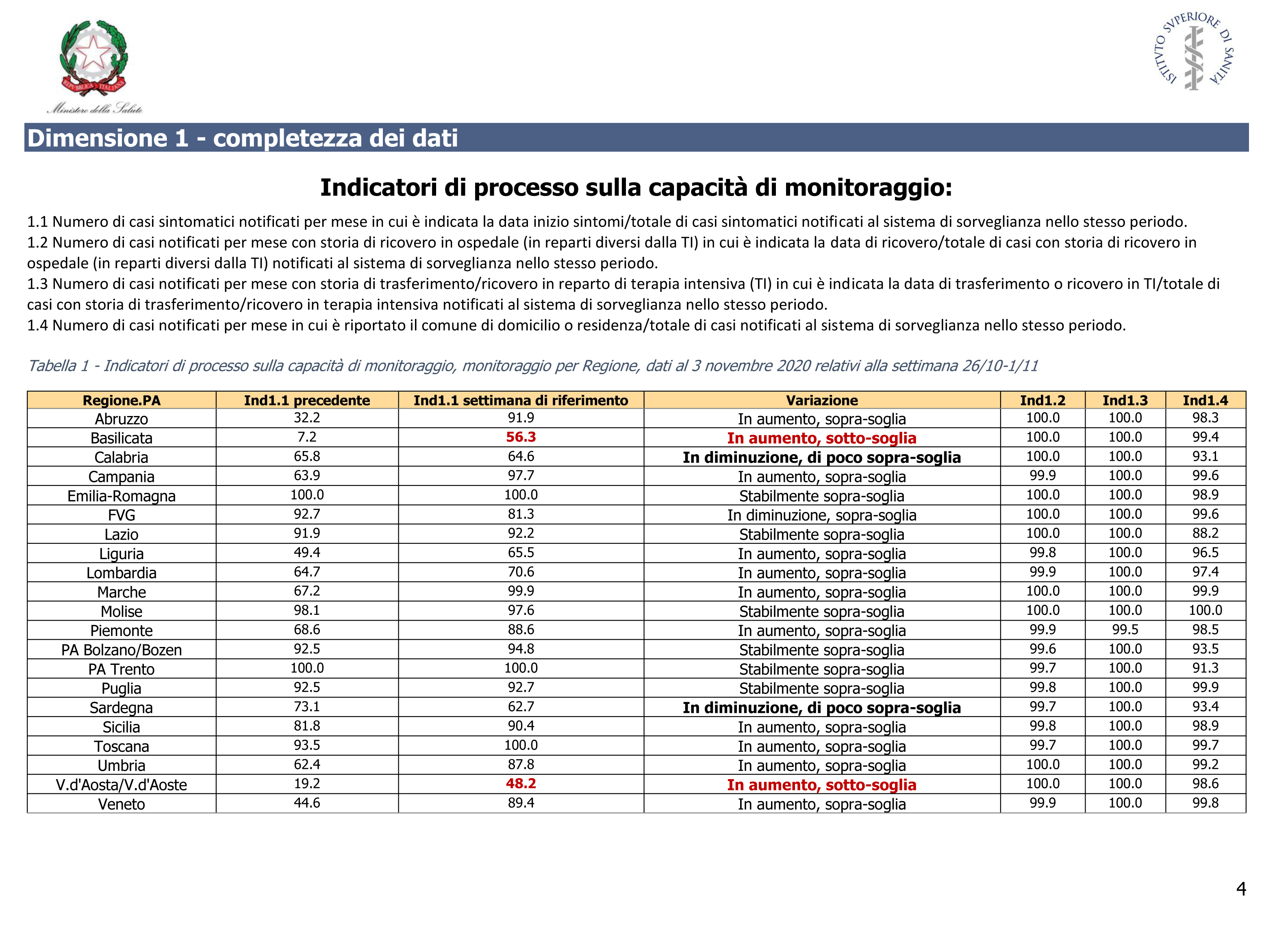
Dati sulla capacità di monitoraggio dell’epidemia, riportati a pagina 4 del rapporto settimanale di monitoraggio relativo al periodo 26 ottobre – 1 novembre [6]. Fonte: Ministero della Salute.
Sostanzialmente scattano delle allerte se uno dei parametri è sotto la soglia del 60% o se è in diminuzione e di poco sopra la soglia del 60%. Per la Basilicata, ad esempio, la percentuale di casi per cui è nota la data di inizio sintomi era del 7,2% nella settimana dal 19 al 25 ottobre e del 56% nella settimana successiva. Siamo sotto la soglia del 60% ma con trend in aumento, scatta un’allerta. Un’allerta scatta anche nel caso della Sardegna, anche se meno preoccupante. In questa regione la percentuale di casi per cui è nota la data di inizio dei sintomi è passata dal 73% al 63% circa, ancora sopra soglia ma in diminuzione. A confronto il Friuli Venezia Giulia, che passa dal 93% circa all’81% circa, desta meno preoccupazione, perché il trend è sì in diminuzione ma resta ampiamente sopra la soglia del 60%. Questa è la regola che si deduce dalla tabella sopra. Il resto dei parametri che abbiamo elencato sono tutti ampiamente sopra la soglia del 60%, come si vede dalle ultime tre colonne della tabella.
Se questo quadro si deteriora troppo (anche se non è chiaro quanto), vuol dire che abbiamo una capacità di monitoraggio insufficiente e torniamo nella fase 1, il lockdown stile marzo/aprile.
Al contrario, se il quadro rimane sufficientemente buono si passa a un’altra serie di valutazioni. Sempre lo schema riportato nella figura 9 del documento “Prevenzione e risposta COVID-19” [3], riportato poco sopra, dice che per capire se si può passare (o rimanere) nella fase 2A è necessario considerare altri tre aspetti: stabilità della trasmissione, impatto sui sistemi ospedalieri e resilienza dei sistemi di tracciamento e diagnosi.
Il primo è la stabilità della trasmissione all’interno delle singole regioni (o province autonome). Per questo, ci si serve di altri cinque parametri:
- numero di casi riportati negli ultimi 14 giorni alla protezione civile
- Rt , cioè l’indice di trasmissione netto dell’epidemia (calcolato dalla sorveglianza integrata della protezione civile)
- numero di casi per data diagnosi e data inizio sintomi riportati alla sorveglianza integrata COVID-19 per giorno
- numero dei nuovi focolai di trasmissione
- numero di nuovi casi di infezione non associati a catene di trasmissione nota
(filologia dei decreti: questi sono gli indicatori chiamati 3.1, 3.2, 3.4, 3.5 e 3.6 rispettivamente nel Decreto del Ministero della Salute del 30 aprile 2020 [2])
Il secondo è la pressione sul sistema sanitario ospedaliero, che viene misurata da altri due parametri:
- tasso di occupazione dei posti letto di terapia intensiva per pazienti COVID-19
- tasso di occupazione dei posti letto totali di area medica per pazienti COVID-19
(filologia dei decreti: questi sono gli indicatori chiamati 3.9 e 3.10 rispettivamente nel Decreto del Ministero della Salute del 30 aprile 2020 [2]).
Il terzo aspetto che occorre considerare è la resilienza dei sistemi sanitari territoriali guardando la qualità del sistema di diagnosi e di tracciamento dei contatti dei casi infetti. Per questo si usano altri cinque parametri (gli ultimi!):
- percentuale di tamponi positivi complessivamente e negli ambienti ospedalieri o di pronto soccorso (cercando di escludere dal totale di tamponi fatti le attività di screening e re-testing)
- mediana del tempo che intercorre tra data di inizio dei sintomi e data della diagnosi
- numero di persone dedicate al tracciamento dei contatti all’interno dei singoli servizi territoriali
- numero di persone dedicate al prelievo e invio dei campioni per il test molecolare e al monitoraggio dei contatti stretti e dei casi posti in quarantena e isolamento
- percentuale dei casi confermati per cui sia stata completata l’indagine epidemiologica con ricerca dei contatti stretti
(filologia dei decreti: questi sono gli indicatori chiamati rispettivamente 2.1, 2.2, 2.4, 2.5 e 2.6 nel Decreto del Ministero della Salute del 30 aprile 2020 [2])
I parametri sono in tutto 16 e non 21 come scritto un po’ ovunque perché non abbiamo elencato quelli definiti opzionali. I primi quattro, come abbiamo visto, sono quelli utilizzati per capire se la nostra capacità di monitorare la diffusione del contagio è sufficiente. Se non è sufficiente torniamo in fase 1. Gli altri 12 servono complessivamente a stabilire se ci sono le condizioni sufficienti per a rimanere nella fase 2A (quella in cui siamo dal 3 giugno) e capire quali regioni sono gialle, quali arancioni e quali rosse. Vediamo come.
Rischio
Partendo dai parametri che misurano la stabilità della trasmissione e la pressione sul sistema sanitario ospedaliero si stabilisce il livello di rischio di ciascuna regione secondo lo schema descritto a pagina 10, 11 e 12 dal Decreto del Ministero della Salute del 30 aprile 2020 [2]. Eccole qui. 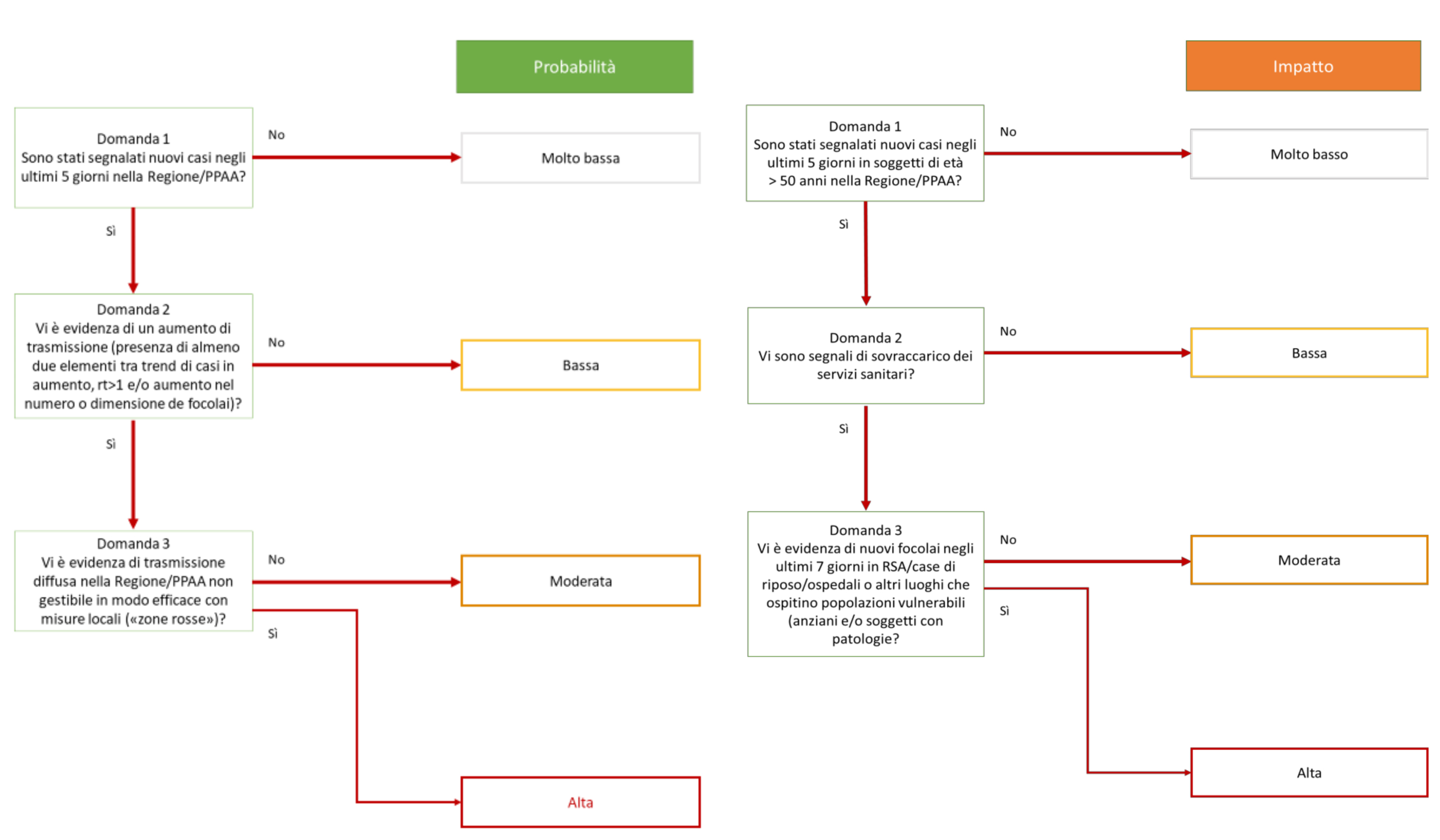
Schemi per calcolo di probabilità e impatto della trasmissione, riportati nelle pagine 10 e 11 del Decreto del Ministero della Salute 30 aprile 2020 [2]. Fonte: Ministero della Salute.
Il metodo alla base di questo algoritmo è esposto in questo rapporto pubblicato a marzo del 2019 dagli ECDC, l’organo europeo di controllo delle malattie. Il punto di partenza è la definizione del rischio associato a un certo evento come il prodotto tra la probabilità che questo si verifichi e l’impatto che questo avrebbe se si verificasse.
Nel nostro caso l’evento è, diciamo, un’accelerazione nella diffusione del contagio, dunque per misurarne la probabilità si guardano tre spie: (1) l’evoluzione del numero di casi accertati rispetto alla settimana precedente: se l’aumento percentuale è sopra una certa soglia (non è chiaro quale) si accende una prima spia; (2) l’evoluzione del numero dei focolai: se sono in aumento rispetto alla settimana precedente (non è chiaro di quanto in aumento) si accende una seconda spia; (3) se il valore di Rt è maggiore di 1 si accende una terza spia. Se meno di due spie sono accese la probabilità è bassa, se due o più di queste spie sono accese la probabilità è moderata o alta (se si ritiene inoltre che la situazione non sia gestibile con l’istituzione di misure di contenimento locali, tipo ‘zone rosse’). La probabilità è considerata molto bassa solo se non sono stati accertati nuovi casi di infezione in quella regione per quella settimana, una condizione in cui nessuna regione si trova ormai da molto tempo.
L’impatto di una accelerazione dell’epidemia viene invece valutato sulla base della pressione a cui il sistema sanitario ospedaliero è già sottoposto, e si usano dunque i parametri di occupazione di terapie intensive e reparti di area medica. Se i posti di terapia intensiva già occupati da pazienti COVID-19 sono sopra il 30% del totale disponibile in una certa regione (o provincia autonoma) e/o i posti in area medica non intensiva occupati da pazienti COVID-19 sono sopra il 40% vuol dire che il rischio è moderato o alto (nel caso in cui ci siano anche focolai in case di riposo o strutture che ospitano popolazioni vulnerabili). In caso contrario il rischio è basso. L’impatto è considerato molto basso se non sono stati accertati casi di infezioni in persone di età superiore ai 50 anni in quella settimana.
Dall’incrocio tra livelli di probabilità e di impatto si ottiene il livello di rischio di un certo territorio, che può essere molto basso, basso, moderato, alto o molto alto. La matrice che stabilisce il livello di rischio sulla base di probabilità e impatto è riportata nel Decreto del Ministero della Salute del 30 aprile [3], eccola qui.
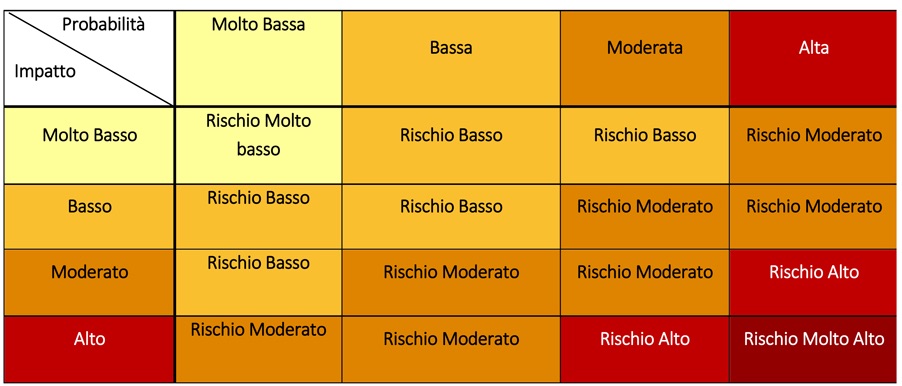
Matrice del rischio, riportata a pagina 12 del Decreto del Ministero della Salute 30 aprile 2020 [2]. Fonte: Ministero della Salute.
Al risultato stabilito da questa matrice si aggiungono le informazioni provenienti dai parametri che misurano la resilienza dei sistemi sanitari territoriali (qualità dei sistemi di diagnosi e tracciamento) per ottenere una valutazione complessiva di rischio. Per vedere questo meccanismo di valutazione del rischio complessivo in azione si può guardare il quadro sintetico contenuto nell’ultimo monitoraggio settimanale dell’ISS [6], quello relativo alla settimana dal 26 ottobre al 1 novembre, eccone qui la prima parte.
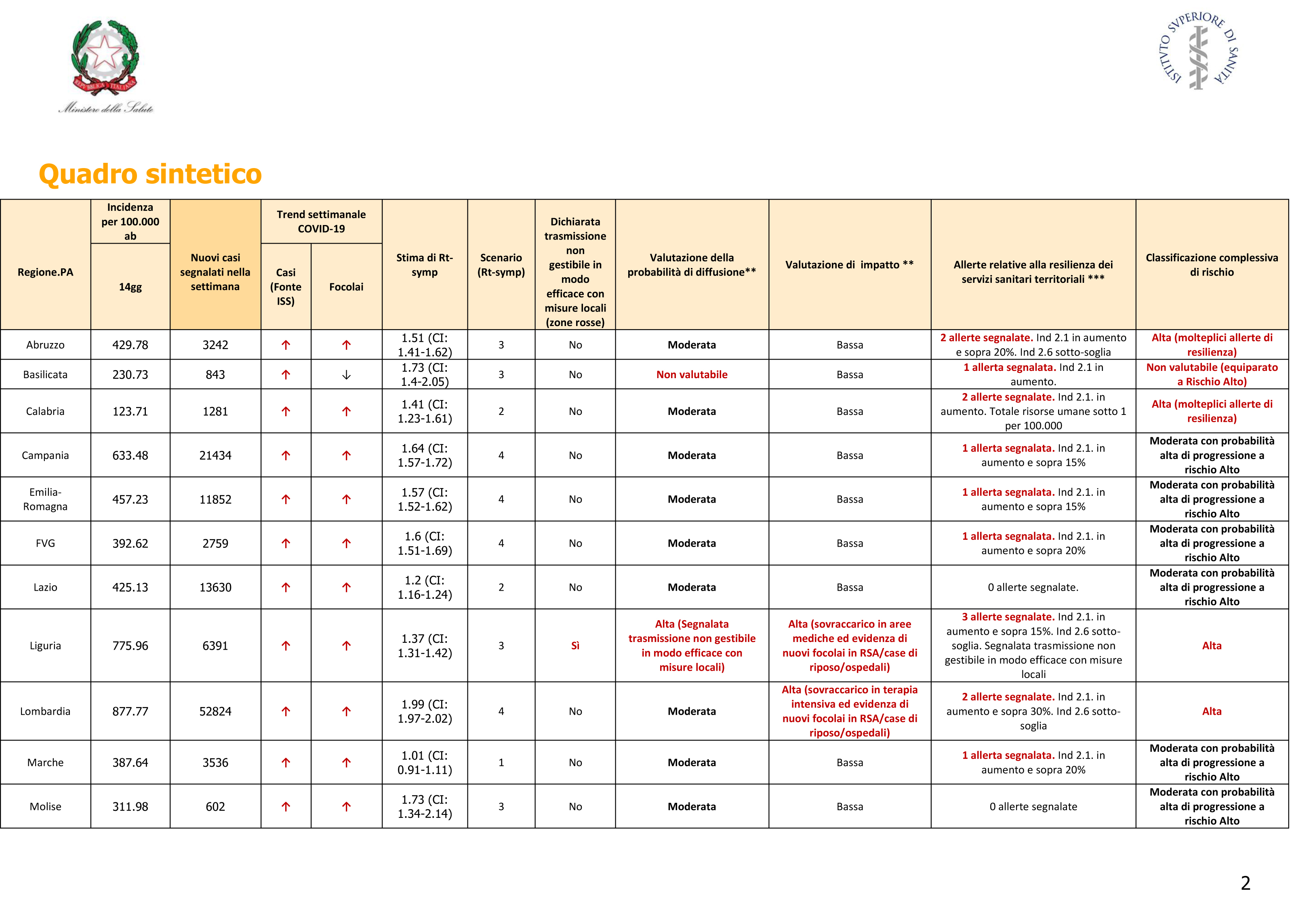
Sintesi sul calcolo del rischio per regione, riportata a pagina 2 del rapporto settimanale di monitoraggio relativo al periodo 26 ottobre – 2 novembre [6]. Fonte: Ministero della Salute.
Nella quarta, quinta e sesta colonna sono riportate le nostre tre spie (ricordiamo che se almeno due spie sono accese la probabilità di diffusione è moderata o alta). Nelle ultime quattro colonne è sintetizzato il meccanismo di calcolo del rischio e del rischio complessivo descritto finora.
Prendiamo ad esempio la regione Abruzzo, che ha probabilità classificata come moderata (incidenza e focolai in aumento e Rt sopra 1) e impatto come ‘basso’ (questo perché il tasso di occupazione dei reparti intensivi è ancora sotto soglia). I dati relativi sono pubblicati a pagina 7 del documento e li riportiamo qui sotto. 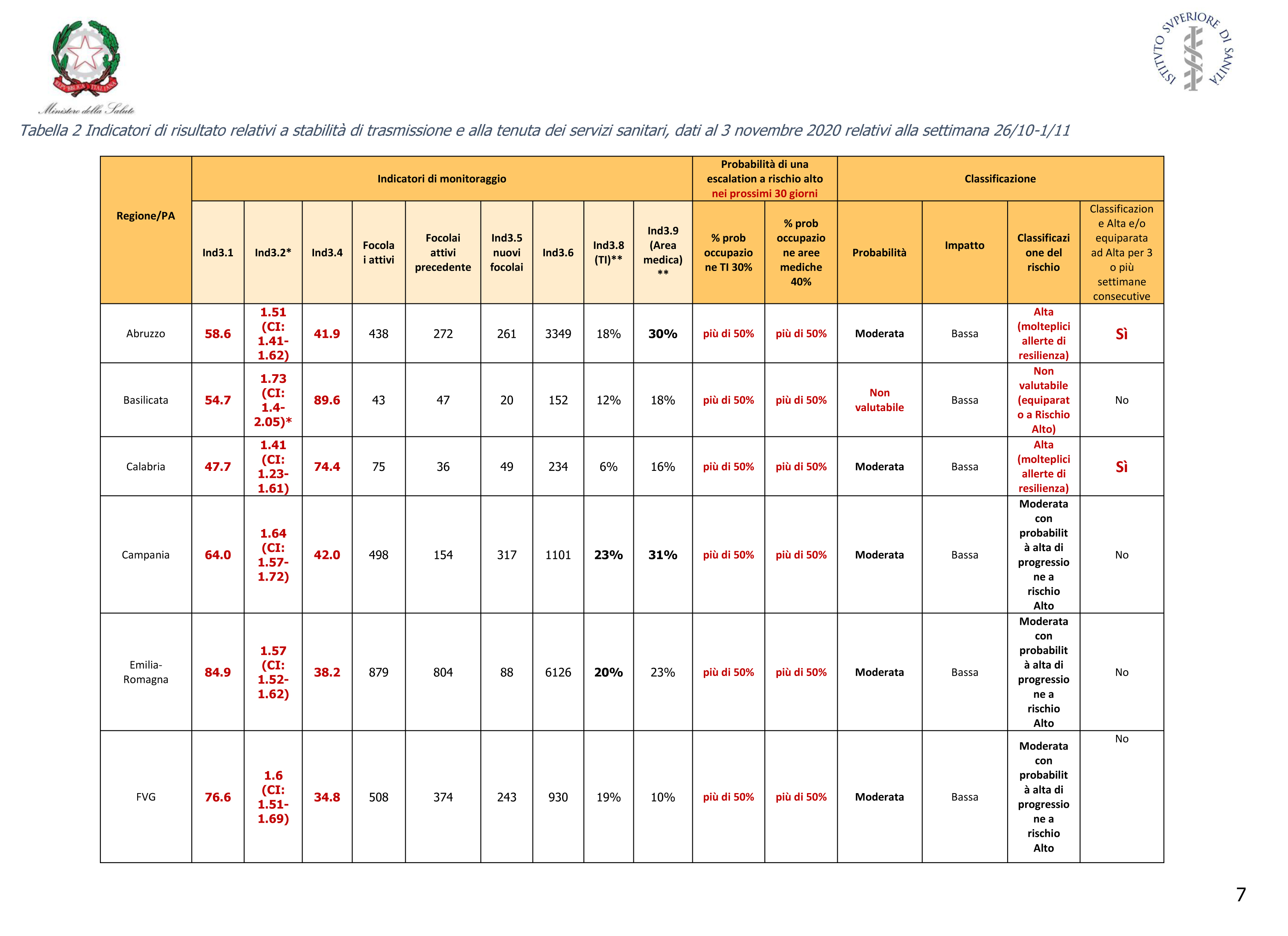
Dati sulla trasmissione, riportati a pagina 7 del rapporto settimanale di monitoraggio relativo al periodo 26 ottobre – 2 novembre [6]. Fonte: Ministero della Salute.
Probabilità moderata, impatto basso: secondo la matrice di rischio, il rischio è ‘moderato’. A questa valutazione si aggiungono le allerte segnalate dai parametri che misurano la resilienza dei sistemi sanitari territoriali (qualità di tracciamento e diagnosi). Questi vengono riportati in dettaglio a pagina 14 del documento e li riportiamo qui sotto.
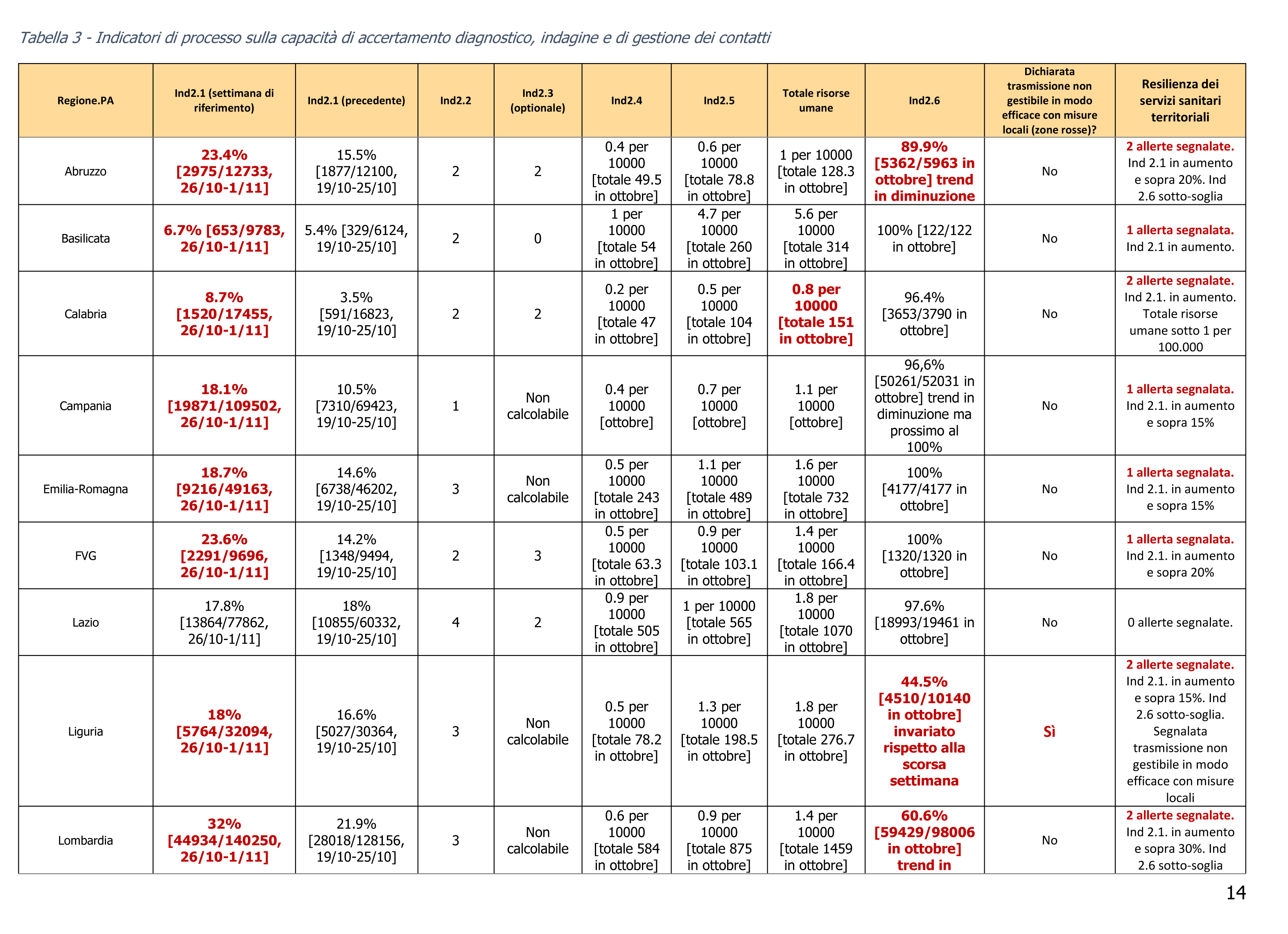
Dati sulla resilienza del sistema di diagnosi e tracciamento, riportati a pagina 14 del rapporto settimanale di monitoraggio relativo al periodo 26 ottobre – 2 novembre [6]. Fonte: Ministero della Salute.
Per l’Abruzzo due di questi indicatori segnalano uno stress della medicina territoriale, in particolare è segnalato un aumento, rispetto alla settimana precedente, della percentuale di tamponi positivi sul totale dei tamponi fatti e una capacità limitata al 90% di tracciare i contatti dei casi positivi. Queste due allerte portano a valutare il rischio complessivo come alto.
La colonna finale del quadro sintetico (‘classificazione complessiva del rischio’) per il rapporto di questa settimana, come in quello della scorsa [4], mostra che le regioni sono in due possibili condizioni: rischio complessivo moderato oppure rischio complessivo alto. Ma allora dovrebbero esserci solo regioni gialle e arancioni o arancioni e rosse, e invece i colori sono tre, come ben sappiamo: giallo, arancione, rosso. Qui entra in gioco la nostra ultima parola, ovvero scenario, quella che ci spiega perché un rischio complessivo alto abbia ben tre nuance: una gialla, una arancione e una rossa. Spoiler: sostanzialmente dipende dal valore di Rt, se l’intervallo di credibilità si estende sopra il valore di 1,5 è un rischio alto-rosso, se supera 1,25 ma rimane sotto 1,5 è un rischio alto-arancione, se non supera 1,25 è un rischio alto-giallo. Come abbiamo anticipato nell’introduzione, le regioni con rischio complessivo moderato sono tutte considerate gialle, a prescindere dallo scenario in cui si trovano.
Scenario (e finalmente colore)
Lo scenario è un ulteriore classificazione di gravità dell’epidemia all’interno dei singoli territori regionali che è stata introdotta dal documento “Prevenzione e risposta a COVID-19” [4]. Per stabilire in quale scenario si trovi la singola regione ci si pone tre domande:
- quanto vale Rt oggi e quanto valeva la scorsa settimana?
- qual è l’incidenza della malattia?
- si riesce a limitare il potenziale di trasmissione di SARS-CoV-2 con misure di contenimento/mitigazione ordinarie e straordinarie – ma locali?
Chiaramente si tratta di domande di natura diversa. Alla prima si risponde con un intervallo di credibilità calcolato sulla base dei dati raccolti, alla seconda ugualmente si risponde con una percentuale, mentre la terza è una valutazione qualitativa che viene espressa dalle autorità sanitarie regionali.
Si definiscono così quattro scenari (anche se non vengono definiti valori di soglia per l’incidenza o la permanenza temporale di Rt sotto o sopra 1).
- Scenario 1 – trasmissione localizzata (per focolai): bassa incidenza, e intervallo di credibilità di Rt che si estende sopra 1 per periodi di tempo limitati.
- Scenario 2 – trasmissibilità sostenuta e diffusa ma gestibile dal sistema sanitario nel breve medio periodo: estremo destro dell’intervallo di credibilità di Rt tra 1 e 1,25, non si riesce a tenere completamente traccia dei nuovi focolai ma l’epidemia si contiene con misure locali.
- Scenario 3 – trasmissibilità sostenuta e diffusa con rischi di tenuta del sistema sanitario nel medio periodo: estremo destro dell’intervallo di credibilità di Rt tra 1,25 e 1,5, si riesce a limitare solo modestamente la diffusione del virus con misure locali.
- Scenario 4 – trasmissibilità non controllata con criticità nella tenuta del sistema sanitario nel breve periodo: estremo destro dell’intervallo di credibilità di Rt sopra 1,5.
Secondo quanto abbiamo spiegato nell’ultimo paragrafo, se una regione con rischio complessivo alto, si trova in uno scenario 4, diventa regione rossa, se si trova in uno scenario 3, diventa arancione, altrimenti gialla.
Questo è il razionale che ha portato alla prima classificazione delle regioni ed è stato spiegato durante la presentazione tenuta dal Presidente dell’ISS Silvio Brusaferro il 3 novembre scorso [5], in particolare la slide che riporto qui sotto: 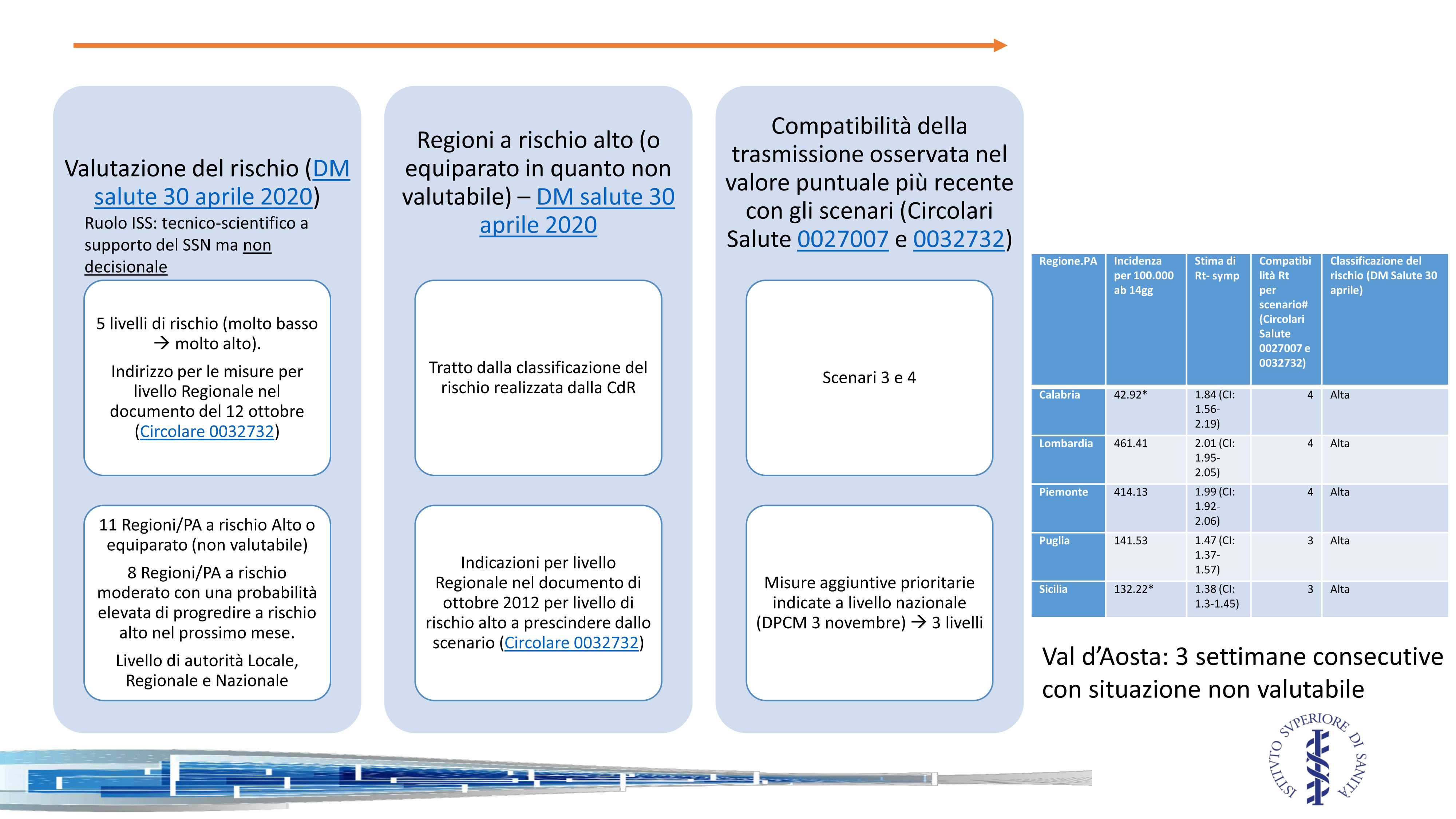
Dal rischio allo scenario al colore. Schema tratto dalla presentazione del presidente dell’ISS il 3 novembre 2020 [5]. Fonte: Ministero della Salute.
Il rapporto di monitoraggio relativo alla settimana 19-25 ottobre [4], quello su cui si è basata la prima classificazione del 3 novembre, individuava 11 regioni con rischio complessivo ‘alto’. Di queste 11, solo quattro erano nello scenario 4: Calabria, Lombardia, Piemonte, Val d’Aosta (per mancanza di dati e dunque non valutabilità della situazione per 3 settimane consecutive). Queste sono diventate regioni rosse. Delle altre sette regioni con rischio complessivo alto due sono nello scenario 3: Puglia e Sicilia. Queste sono le regioni dichiarate arancioni il 3 novembre. Le cinque regioni rimaste con rischio complessivo alto, ovvero Abruzzo, Basilicata, Liguria, Toscana e Veneto, erano in scenario 2 e sono state dichiarate regioni gialle.
Il rapporto relativo alla settimana successiva [6], 26 ottobre – 1 novembre, e l’ultimo a disposizione, ha istituito quattro nuove regioni arancioni (Abruzzo, Basilicata, Toscana, Umbria), e ha dichiarato rossa la Provincia Autonoma di Bolzano.
Prendiamo l’esempio della Toscana, il cui quadro sintetico è descritto così nell’ultimo rapporto settimanale [6].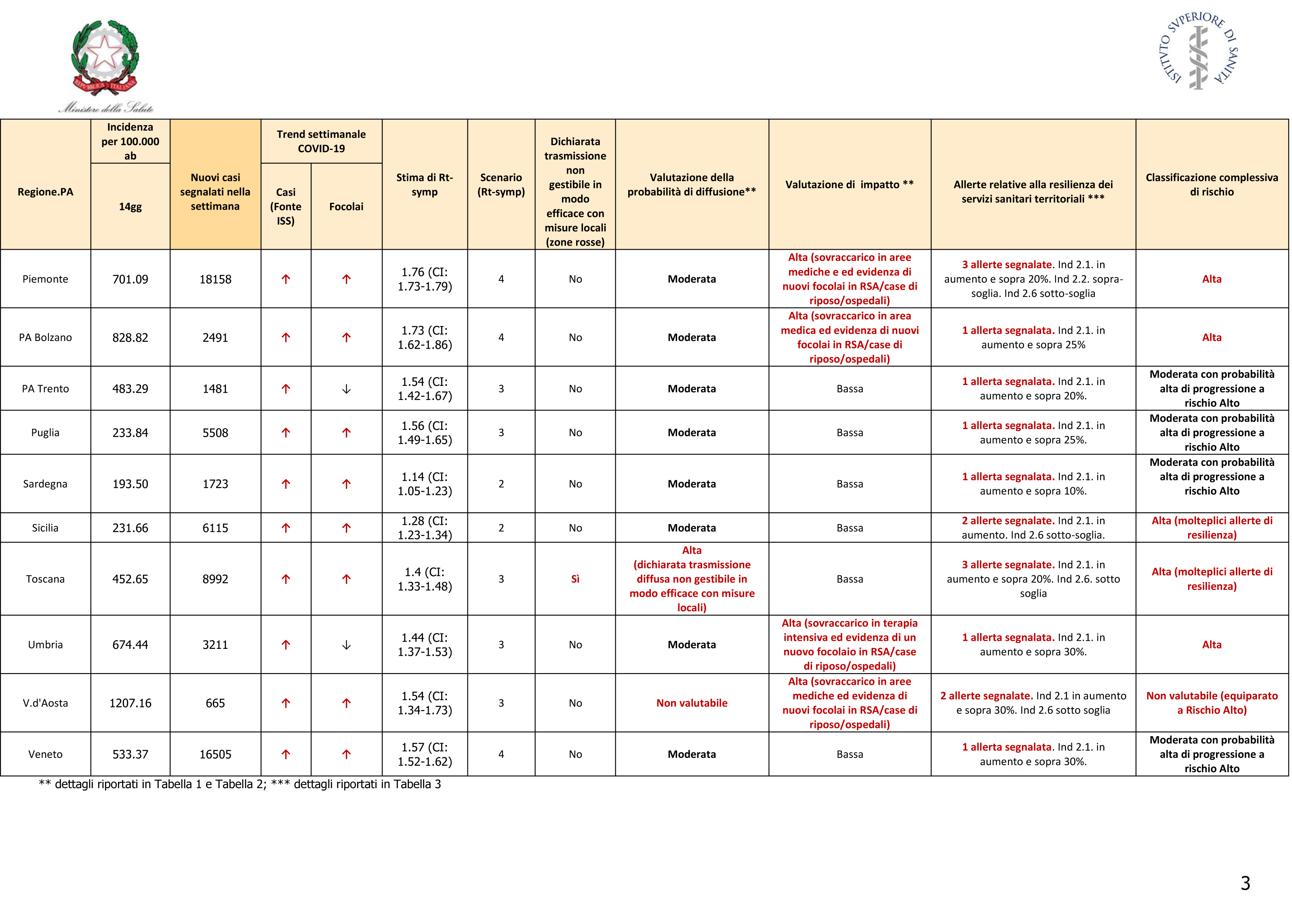
Sintesi sul calcolo del rischio per regione, riportata a pagina 3 del rapporto settimanale di monitoraggio relativo al periodo 26 ottobre – 2 novembre [6]. Fonte: Ministero della Salute.
Nella settimana dal 26 ottobre – 1 novembre Rt si è leggermente alzato rispetto alla settimana precedente (19 ottobre – 25 ottobre) mantenendo però l’intero intervallo di credibilità sotto 1,5. Questo ha collocato la Toscana nello scenario 3. Il rischio è passato da moderato ad alto perché la regione ha dichiarato che la trasmissione diffusa non è gestibile in modo efficace con misure locali (il grado di occupazione delle terapie intensive, passato dal 18% al 29%, e quello dei reparti di area medica, passato dal 17% al 26% rimangono ancora sotto i valori di soglia). Infine il rischio complessivo è rimasto alto, poiché sono sempre presenti allerte sulla resilienza dei sistemi di tracciamento e diagnosi (è aumentata la percentuale di tamponi positivi sul totale di quelli effettuati, da circa 13% a circa 23% e contestualmente è rimasta bassa la capacità di condurre indagini complete di tracciamento dei contatti, intorno al 40%). Rischio complessivo alto e scenario 3 significa colore arancione.
I colori sono poi tradotti nei diversi provvedimenti restrittivi sul territorio come descritto dal documento “Prevenzione e risposta a COVID-19” [4] differenziati anche in base al periodo dell’anno per tenere conto degli effetti della concomitante epidemia di influenza stagionale, che raggiungerà il suo picco a gennaio.
* Il parametro Rt è stimato con il metodo di inferenza Bayesiana descritto in questo articolo e l’intervallo a cui è associata una probabilità soggettiva del 95% si chiama intervallo di credibilità. In una precedente versione di questo articolo ci si riferiva, erroneamente, all’intervallo di confidenza del parametro Rt e non al suo intervallo di credibilità.
Per ricevere questo contenuto in anteprima ogni settimana insieme a sei consigli di lettura iscriviti alla newsletter di Scienza in rete curata da Chiara Sabelli(ecco il link per l’iscrizione). Trovi qui il testo completo di questa settimana.
Buona lettura, e buon fine settimana!
Fonti
[1] Decreto del Presidente del Consiglio dei Ministri del 26 aprile 2020
[2] Decreto del Ministero della Salute del 30 aprile 2020
[3] Prevenzione e risposta a COVID-19: evoluzione della strategia e pianificazione nella fase di transizione per il periodo autunno-invernale, del 9 ottobre 2020
[4] Monitoraggio Fase2 Report settimanale 19 ottobre – 25 ottobre, del 3 novembre 2020
[5] Presentazione ISS del 3 novembre 2020 (il video della presentazione è disponibile qui)
[6] Monitoraggio Fase2 Report settimanale 26 ottobre – 1 novembre, del 9 novembre 2020
